Las bacterias patogénicas pueden entrar a una instalación por diferentes fuentes, incluyendo el medio ambiente externo, las personas, equipos y materia prima. Una vez dentro de nuestra planta pueden establecerse en algunos lugares o superficies donde producimos alimentos y convertirse en una fuente de contaminación. Los líquidos, el aire, las personas y los objetos físicos, como herramientas puede convertirse en vectores de transmisión de patógenos.
El proceso para identificar las fuentes y el flujo de patógenos medioambientales se conoce como vectorización. este proceso típicamente envuelve un examen físico de identificación de las fuentes y áreas alrededores. Mediante una serie estructurada de muestras microbiológicas, las fuentes y vectores de contaminación pueden ser identificados y pueden ser aplicadas las medidas correctivas.
Algunas de las recomendaciones generales para investigar de donde proviene la listeria que usted ha encontrado en su instalación son:.
- Investigar y volver a muestrear no solo el área sospechosa sino también las áreas alrededores y el patrón de tráfico de las áreas, la idea es localizar la fuente potencial de contaminación. Debe muestrear lugares donde rutinariamente usted no toma muestras.
- Incremente la frecuencia de muestreo hasta que el problema esté resuelto completamente. Se recomienda muestrear repetidamente hasta que consiga que durante tres muestreos consecutivos usted obtenga resultados negativos.
- Revisar datos pasados para identificar tendencias o patrones.
- Revise los datos de las otras técnicas de verificación como luminometria (ATP)
- Tome acción correctiva
- Localice un experto externo que pueda ayudarle
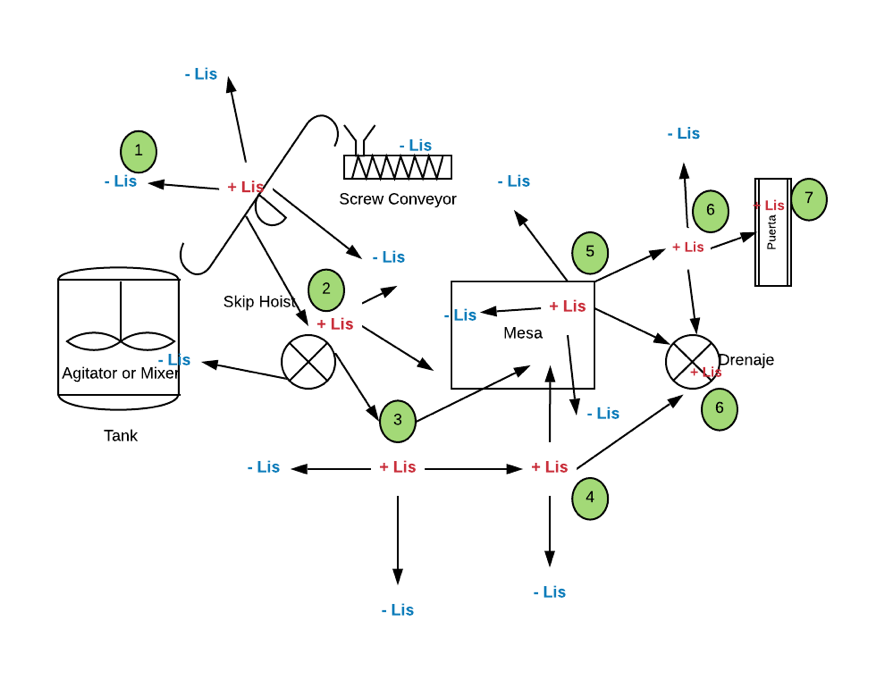
¿Pero en qué consiste exactamente la técnica de vectores?
Cuando usted identifica un lugar en su planta con resultados positivos a patógenas como listeria o salmonella, usted establece vectores alrededor de ese lugar y toma muestras de todos los puntos alrededores. entonces probablemente va a encontrar en esos vectores resultados positivos y entonces continúa haciendo vectores hasta que logre identificar la fuente o el patrón a través del cual está ingresando el patógeno.
Si observar el diagrama que he elaborado a continuación, el primer resultado positivo de listeria fue en el transportador. Usando la técnica de vectores encontramos un segundo punto positivo en un drenaje que estaba cerca (los puntos verdes son el orden en el cual encontramos los positivos para listeria). Luego la técnica de vectores nos llevó a los alrededores de la mesa y al otro drenaje y finalmente a la puerta. La listeria estaba viniendo desde afuera porque las soluciones sanitarias de los pediluvios para las botas no estaban preparándose de la forma correcta, sumado a esto los drenajes no eran sanitario y estaban alojando la listeria que ingresaba a través de las botas.
Como vemos la técnica de vectores nos convierte un poco en detectives que, a través de los vectores nos va llevando de un punto a otro hasta dar con el origen de la contaminación